男性更年期

男性荷爾蒙低下症(睪固酮不足)(男性更年期)完整解析:症狀、檢查與治療一次看懂
隨著年齡增長,不少男性開始出現「體力變差、性慾下降、情緒低落」等變化,這些常被忽略的現象,很可能與男性荷爾蒙低下症(Low Testosterone, LOH)有關,也就是俗稱的「男性更年期」。
本文由台中吉陽診所蕭其航醫師撰寫,帶您完整了解男性荷爾蒙不足的症狀、檢查方式與治療選擇,幫助患者及早發現並改善生活品質。
一、什麼是男性荷爾蒙低下症?
男性荷爾蒙(主要為睪固酮)由睪丸分泌,負責維持:
- 性慾與性功能
- 肌肉量與骨密度
- 情緒與專注力
- 紅血球生成
- 第二性徵 (體毛鬍鬚的生長)
一般男性約在30歲後,睪固酮濃度每年約下降1%,當下降到一定程度並出現症狀時,即稱為「男性荷爾蒙低下症」。
二、男性更年期常見症狀
男性荷爾蒙不足的表現通常是漸進式,容易被忽略:
1.性功能相關
- 性慾下降
- 勃起功能障礙
- 性表現下降
2.身體變化
- 容易疲倦、體力變差
- 肌肉流失、脂肪增加(特別是腹部)
- 骨質疏鬆風險上升
3.心理與認知
- 情緒低落、憂鬱傾向
- 注意力不集中
- 睡眠品質變差
👉 臨床上常使用問卷(如ADAM問卷)做初步篩檢。
三、如何檢測睪固酮是否不足?
✔ 抽血檢查(最重要)
建議於早上(7–11點)空腹抽血檢測:
- 總睪固酮(Total Testosterone)(符合條件下,有健保給付)
- 游離睪固酮(Free Testosterone)
- 性荷爾蒙結合球蛋白(SHBG)
📌 判斷標準(依不同實驗室略有差異):一般低於約 300 ng/dL 可視為睪固酮不足。
四、男性荷爾蒙低下的治療方式
若有症狀且抽血證實睪固酮低下,可考慮以下治療:
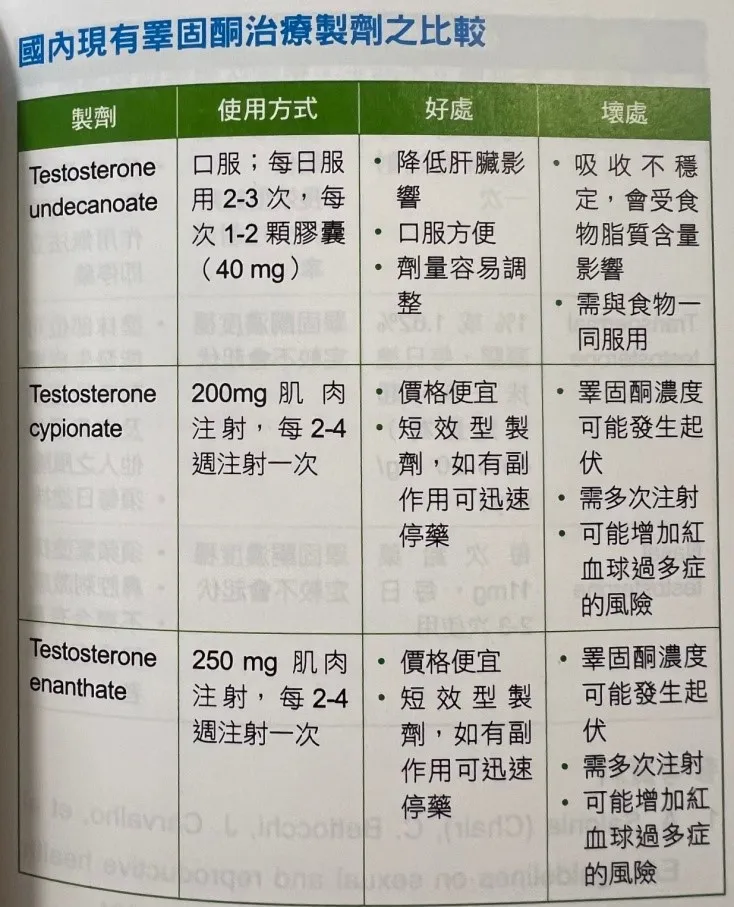
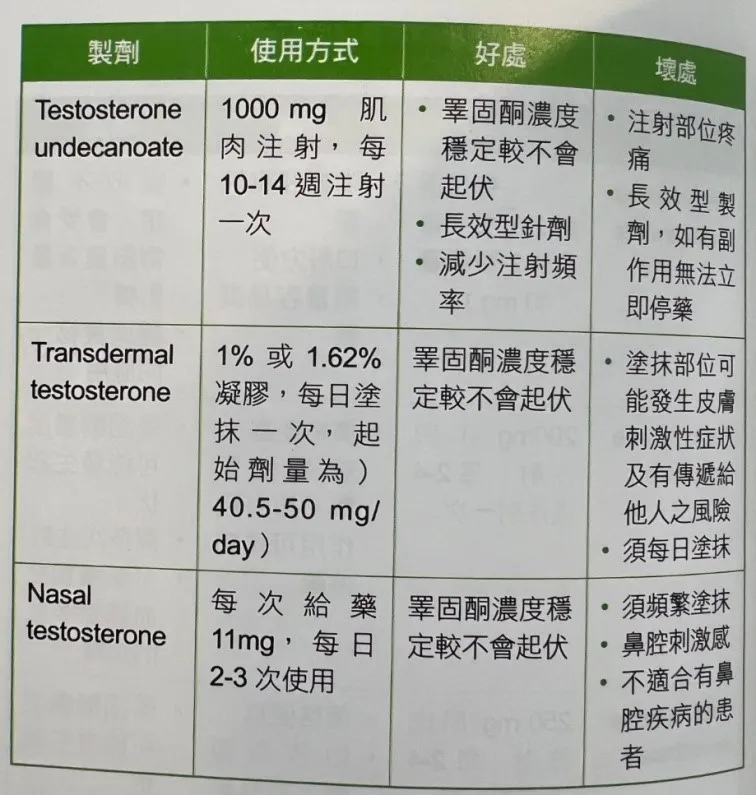
1、睪固酮補充療法(TRT)
常見方式包括:
- 💉 肌肉注射(短效劑型每3–4週注射一次)(長效劑型每3個月注射一次)
- 🧴 外用凝膠(每日塗抹)
- 💊 口服藥物(較少使用)
👉 優點:
- 快速改善性慾與性功能
- 提升體力與精神
- 增加肌肉量、減少脂肪
2、生活型態調整(輔助,但重要)
- 規律運動(包含心肺有氧和無氧運動都很重要)
- 減重(降低內臟脂肪)
- 改善睡眠
- 減少壓力與飲酒
五、長期治療的好處與風險
✔ 好處
- 改善性生活品質
- 提升工作效率與專注力
- 降低代謝症候群風險
- 增強骨密度
⚠ 可能副作用
- 紅血球過多(需定期抽血)
- 前列腺相關問題需監測
- 痤瘡或皮膚油脂增加
- 睪丸萎縮與生育能力下降(有計畫懷孕就不補充)
👉 因此賀爾蒙治療需由專業醫師評估與追蹤。
六、哪些人不適合接受睪固酮治療?(禁忌症)
以下族群需特別注意或避免治療:
- 已知或疑似前列腺癌、乳癌
- 嚴重攝護腺肥大,解尿困難尿滯留者
- 紅血球過高(多血症)
- 未治療的嚴重睡眠呼吸中止症
- 有生育需求者
七、常見FAQ
Q1:幾歲會開始男性更年期?
👉 多數男性約40歲後開始出現,但個體差異大,壓力大和作息不規律的朋友會更早發生。
Q2:一定要治療嗎?
👉 若無症狀可觀察,但有症狀且影響生活品質,建議治療。
Q3:睪固酮治療會增加癌症風險嗎?
👉 目前研究顯示,在適當監測下並不會增加風險,但需定期追蹤PSA。
👉 但若已確定有攝護腺癌者,需和醫師仔細討論補充的計畫。
Q4:治療後會需要一輩子打針嗎?
👉 視個人狀況,有些患者需長期治療,但可與醫師討論調整。
👉 基本原則是,有低下症狀,就是補充賀爾蒙的充分理由。
Q5:長效針劑很貴,治療都只能打針嗎?
👉 每種治療都有其優點缺點,需根據個人習慣去量身計畫。
👉 和您的泌尿科醫師討論各種治療方式的可行性。絕對不是只有單一方法!
八、結語:男性健康不能忽視
男性荷爾蒙低下不只是「老化」,而是一種可診斷、可治療的醫療狀況。
若您有:
- 性慾下降、性功能變差
- 體力變差、容易疲勞
- 情緒低落、脾氣變差
建議及早至泌尿科門診評估,透過專業檢查與個人化治療,重拾健康與自信。
以下是更專業的內容,給有興趣者參考
男性性腺低下 MALE HYPOGONADISM
男性性腺低下(male hypogonadism),又稱睪固酮缺乏(testosterone deficiency),為一種與 睪丸功能下降、雄性素製造減少、合併或不合併造精功能受損 的病症。其可能對男性許多器官功能及生活品質造成負面影響。盛行率隨年齡增加而增加。文獻顯示中老年男性性腺低下的盛行率約為2.1%-12%。
男性性腺低下的分類
男性性腺低下可依據發生異常的位置分為:- 睪丸:原發性性腺低下(primary hypogonadism)
- 下視丘及腦下垂體:續發性性腺低下(secondary hypogonadism )
- 混合下視丘/腦下垂體與性腺:如遲發性性腺低下 (late-onset hypogonadism )
- 雄性素作用器官:雄性素不敏感/阻抗(androgen insensitivity / resistance)
性腺低下相關特異症狀
| 性症狀 | 生理症狀 | 心理症狀 | |
|---|---|---|---|
| 具特異性 | 性欲下降 | 激烈活動減少 | 情緒低落/情緒轉變 |
| 勃起功能障礙 | 困難行走>1公里 | 動機減少 | |
| 自發/晨間勃起減少 | 身體彎曲減少 | 疲勞 | |
| 較不具特異性 | 性行為頻率減少 | 熱潮紅 | 專注或記憶困難 |
| 自慰頻率減少 | 活力減少 | 睡眠障礙 | |
| 延遲射精 | 生理強度/功能/活動減少 |
遲發性性腺低下 診斷評估建議
強證據
a. 檢查會影響睪固酮製造及功能的共病、藥物、及物質b. 於早晨(7點至11點)、空腹狀態,抽血檢測總睪固酮(Total testosterone)
c. 當患者總睪固酮值低於12 nmol/L,建議至少作第二次確認
d. 可考慮進一步檢測 性荷爾蒙結合球蛋自(sex hormone binding Globulin, SHBC)及計算游離睪固酮值(free-testosterone calculation)
e. 總睪固酮值 12 nmo/L(3.5 ng/mL)可用來當作診斷遲發性性腺低下(late-onset hypogonadism, LOH)
f. 建議檢測黃體激素(Luteinizing hormone)與促濾泡激素(Follicle-stimulating hormone)來鑑別原發性及續發性性腺低下
g. 當患者性慾下降,且合併有低或偏低的睪固酮值,可考慮檢測泌乳激素(prolactin,PRL)
h. 當續發性性腺低下合併泌乳激素上升、或腦下垂體腫塊可能引發之特定症狀、或合併其他前腦下垂體的荷爾蒙缺乏,應進行腦下垂體(pituitary gland)之核磁共振影像檢查(magnetic resonance imaging,MRI)
弱相關
a. 計算游體睪固酮值 (calcuated free testosterone)<225 pmolL,被建議可當作診斷遲發性性腺低下b. 在嚴重續發性性腺低下患者(總睪固酮值<6nmol/L),建議安排腦下垂體之核磁共振影像檢查
遲發性性腺低下的篩檢建議
運發性性腺低下的篩檢只建議在有症狀的患者(包括第二型糖尿病)。不建議利用結構式訪談與自我評估問卷來篩檢遲發性性腺低下,因其特異性(specificity)低。
哪些人不能接受睪固酮(男性賀爾蒙)治療?
- 攝護腺癌者
- 男性乳癌者
- 一年內計畫生育者
- 血比容值≥ 54%者
- 控制不佳之充血性心衰竭患者
睪固酮治療的建議
A. 若有憂鬱症状及骨質疏鬆,應使用專科藥物治療,而非單獨使用睪固酮來治療
B. 不應使用睪固酮治療來改善老化男性的認知能力及體能
C. 性腺低下合併輕度勃起功能障礙(erectile dysfunction, ED),可使用睪固酮來治療
性腺低下的治療選擇
A. 若屬於器質性因素,如腦下垂體腫塊、高泌乳激素症等,則先治療這些疾病。
B. 在開始睪固酮治療前,建議先改善生活型態及減重(如肥胖)
C. 情況允許之下,停止服用可能影響睪固酮製造的藥物
D. 治療睪固酮低下的共病症 (例如,糖尿病,代謝症候群等等)
E. 睪固酮治療目標為回復患者血清睪固酮濃度至年輕男性的平均正常值
F. 在開始睪固酮治療時,建議使用睪固酮凝膠而非長效型針劑。因患者如發生副作用時,可立即做劑量調控或停藥
G. 完整告訴患者所有治療方式的可能益處及副作用。並在完整告知下,與患者一同決定治療的睪固酮製劑
H. 您就診的機構,有完整提供睪固酮檢測,及各式各樣的治療選擇嗎?
睪固酮治療的危險因子建議
A. 在開始睪固酮治療前應進行心血管危險因子的評估 (包括是否發生過靜脈栓塞)
B. 如血比容高於 54%睪固酮治療應停止與安排放血治療(phlebotomy)。待血比容恢復正常時,再重新以較低劑量開始治療,並考慮將睪固酮製劑改成經皮吸收劑型
C. 攝護腺特異抗原PSA、睪固酮濃度與血比容應於治療後第3、6、12個月做評估,之後則每年評估。